Miopatías congénitas
ANDRÉS NASCIMENTO
El avance de los últimos años en las técnicas utilizadas para el estudio molecular, la comprensión de la fisiopatología y la terapia génica están cambiando el diagnóstico y la abordaje terapéutico de las enfermedades neuromusculares. Las miopatías congénitas (MC) son un grupo de enfermedades clínica y genéticamente heterogéneo que afecta de forma primaria a la fibra muscular, en especial al aparato contráctil y a los diferentes componentes que condicionan su normal funcionamiento. La mayoría se presenta en forma de debilidad muscular e hipotonía al nacimiento o durante el primer año de vida .
Un mejor conocimiento de la características clínicas que presentan los pacientes en estas entidades permitirá establecer una correlación fenotipo/genotipo, es decir, entender cómo se relacionan los síntomas y el defecto genético. Por otra parte, la comprensión de su fisiopatología e historia natural, son fundamentales en el desarrollo de nuevas terapias para estas enfermedades.
Los primeros ensayos clínicos en el campo de la terapia génica ya son una realidad y están mostrando resultados positivos, creando una nueva expectativa en pacientes, familiares y especialistas, lo que se verá reflejado en la necesidad de adaptar los protocolos de atención, diagnóstico y tratamiento.
Los primeros ensayos clínicos en el campo de la terapia génica ya son una realidad y están mostrando resultados positivos.
Es fundamental que los neuropediatras, pediatras, fisioterapeutas y otros profesionales involucrados en el cuidado de estos pacientes, estén informados y actualizados de los avances en este grupo de enfermedades. La colaboración entre médicos, especialistas e investigadores con las asociaciones de familias y pacientes es fundamental para mejorar la calidad de la atención, potenciar la investigación y el avance en las nueva terapias.
Características clínicas generales y diagnóstico
El espectro clínico es amplio, con una gran variabilidad que va desde cuadros de debut neonatal con afectación grave, artrogriposis, dificultad respiratoria y disfagia, que significa dificultad para la alimentación, hasta cuadros de presentación en la infancia o en el adulto con síntomas leves.
La distribución de la debilidad suele ser generalizada o más pronunciada en los músculos axiales, proximales y faciales. El curso de la debilidad es por lo general lentamente progresivo o relativamente estable, y los niveles de las enzimas musculares son a menudo normales o ligeramente elevados. En la mayoría de casos, no suele haber afectación de las funciones cognitivas (comprensión, razonamiento, atención, concentración, memoria).
La presencia de cardiomiopatía y el compromiso respiratorio pueden estar presentes en algunos casos y son datos útiles en la orientación diagnóstica3. La mortalidad en los primeros años de vida es elevada en las formas graves5,6.
Se han publicado diversos estudios sobre la historia natural6-9 en los que se evidencia que la prevalencia global de las miopatías congénitas no se ha determinado aún con precisión; se estima que es probable que ocurra en al menos en 1/20 000 niños.
El diagnóstico se fundamenta en la clínica y en los hallazgos observados en la anatomía patológica, que permiten orientar el diagnóstico genético1,3. La caracterización de los diferentes patrones evidenciados en la resonancia magnética muscular ha permitido incluir esta técnica como una herramienta útil en el diagnóstico10. Es importante destacar que es frecuente la superposición de fenotipos histopatológicos y clínicos, lo que a menudo dificulta el diagnóstico y la correlación genotipo/fenotipo. El trabajo coordinado e integrado entre clínicos, radiólogos, genetistas, biólogos, bioinformáticos y patólogos con experiencia es la clave para el diagnóstico.
Clasificación de las miopatías congénitas
El término miopatía congénita fue utilizado por primera vez en 1956 por Shy y Magee en la descripción de un grupo de enfermedades neuromusculares de aparición congénita que comparten características histopatológicas y ultraestructurales en la biopsia muscular, sin mostrar cambios distróficos evidentes.
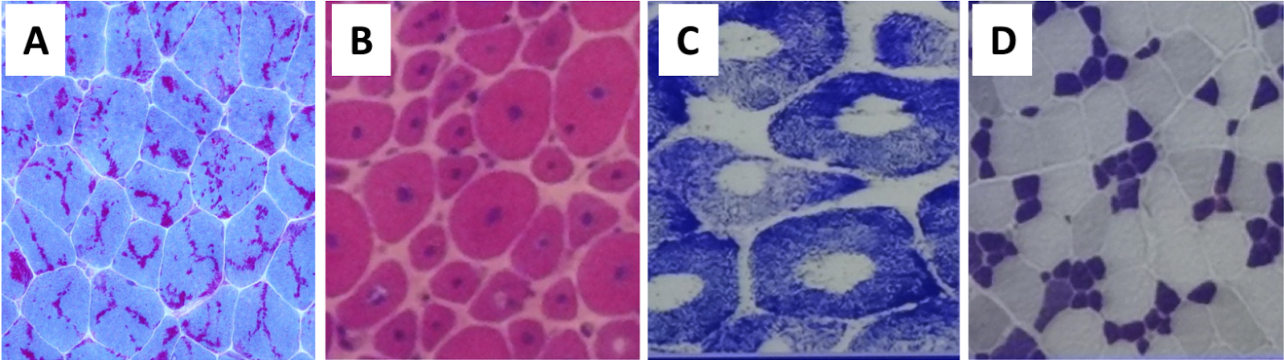
Históricamente las MC se han clasificado en cuatro grupos según la característica predominante en la biopsia muscular. (Fig. 1 A, B,C,D y 2 A):
- Miopatía nemalínica (MN)
Grupo amplio con agregados protéicos. - Miopatía centronuclear (MCN)
Alteración de la localización del núcleo. - Miopatía con cores (MCC)>
Desestructuración del patrón intermiofibrilar. - Miopatía por desproporción congénita del tipo de fibras (MDCF)
En los últimos años se han identificado una gran variedad de genes que causan diferentes formas de MC. A pesar de estos avances y el uso cada vez más estandarizado de técnicas de secuenciación masiva, al día de hoy no es posible identificar la mutación o el gen responsable en un 40-50% de los pacientes12-14.
De las bases genéticas de las MC está condicionando un cambio en la clasificación nosológica clásica. Un número creciente de genes asociados a las MC que se describen cada año se puede consultar en musclegenetable.fr (Gene Table of Neuromuscular Disorders). La clasificación es cada vez más compleja, ya que se debe tener en cuenta el genotipo, fenotipo, histotipo y fisiotipo. Además, debido a la mejor comprensión de la interrelación de estos pilares, el establecimiento del diagnóstico genético correcto es importante para la atención clínica proactiva-multidisciplinar y las posibles consideraciones terapéuticas.
...a día de hoy no es posible identificar la mutación o el gen responsable en un 40-50% de los pacientes
Miopatías nemalínicas
Se caracterizan por la presencia de cuerpos o bastones nemalínicos en la biopsia muscular (Fig. 1A).

Miopatías centronucleares
Este grupo ha sido clásicamente definido por la presencia de núcleos centrales en más del 25% de las fibras musculares (Fig. 1B)

Miopatías con cores
Bajo esta denominación queda englobado un grupo clínicamente heterogéneo de miopatías que tienen en común la presencia en la biopsia muscular de unas estructuras denominadas cores. Los cores se definen como áreas circunscritas en las que existe una marcada reducción o una ausencia de la tinción para enzimas oxidativas.(Fig. 1C).

Las miopatías con cores son el subtipo más frecuente y la mayoría son causadas por mutaciones en los genes RYR1 y SEPN1.
Las mutaciones en SEPN1 dan lugar a un fenotipo reconocible, típicamente caracterizado por una miopatía con multiminicores, debilidad cérvico-axial y posterior aparición de espina rígida con escoliosis. Los pacientes a menudo mantienen la capacidad de deambular hasta la edad adulta. Es frecuente la asociación de insuficiencia respiratoria precoz y progresiva con necesidad de ventilación asistida.
Las mutaciones en RYR1 pueden dar lugar a una MC con cores centrales o con multiminicores. Los pacientes con central-cores por mutación en RYR1 suelen presentar una debilidad relativamente leve y no progresiva de predominio en extremidades. En cualquier caso, existe una minoría con MC por mutaciones dominantes en RYR1 y central-core que presentan una debilidad grave desde el nacimiento, asociando una discapacidad también grave. La MC por RYR1 y multiminicores suelen estar asociadas a un patrón de herencia autosómico recesivo y una debilidad predominantemente axial, con escoliosis, displasia de caderas, deformidades de la caja torácica y retracciones articulares. La presencia de oftalmoparesia es frecuente en las miopatías por RYR1 recesivo y no en las miopatías por RYR1 dominante. Las mutaciones en RYR1 pueden dar lugar a cualquiera de los 4 subtipos histológicos de MC. Algunos pacientes pueden asociar susceptibilidad a hipertermia maligna (desencadenada por el empleo de algunos anestésicos volátiles y relajantes musculares).
Existen otros genes que también pueden dar lugar a una miopatía con central-core: MYH7 (típicamente asociado a miopatía distal de Laing), ACTA1, KBTBD13, CCDC78 y TTN13.
Miopatías por desproporción congénita de fibras
Las manifestaciones clínicas en este subgrupo están más relacionadas con el gen alterado que con los hallazgos histopatológicos. Los genes que se relacionan más con este grupo de miopatías son TPM3, TPM2, RYR1 y ACTA.
Para hacer el diagnóstico de MC por desproporción del tamaño de las fibras debe existir 1) clínica de miopatía y 2) en la biopsia deben observarse unas fibras tipo 1 al menos un 35-40% más pequeñas que las de tipo 2 (Fig. 1D).

Los pacientes con este tipo de miopatía presentan hipotonía neonatal y debilidad generalizada que puede ser desde leve a muy grave, con debut entre el período neonatal y los primeros años de vida. Existe un retraso en la adquisición de los hitos del desarrollo motor y una debilidad muscular que afecta particularmente a la cintura y a la cara, con una reconocible facies miopática y paladar ojival. Existe disfagia asociada en aproximadamente el 30% de los pacientes, que puede persistir más allá de los primeros meses de vida y requerir gastrostomía.
Tratamiento
La mayoría de las MC, con excepción de algunos tipos de comienzo muy precoz y clínica muy grave, tienen un curso clínico y un pronóstico relativamente estable. Actualmente no existe un tratamiento curativo para ninguna de las formas de MC. Por ello, es necesario establecer un plan específico de seguimiento para cada paciente que garantice la mejor calidad de vida posible y que incluya cuidados de rehabilitación, cardíacos, respiratorios y deglutorios. Es recomendable alcanzar un diagnóstico genético, puesto que la causa genética de la enfermedad tiene implicaciones a nivel de pronóstico y de prevención. Por ejemplo, un seguimiento respiratorio estrecho es especialmente recomendable en pacientes con mutaciones en los genes NEB, MTM1, ACTA1 y SEPN1; mientras que el seguimiento cardíaco es especialmente importante en pacientes con mutaciones en MYH7 y TPM2. Una capacidad vital forzada en la espirometría menor del 60% sobre el valor predicho para la edad, es de utilidad clínica para sospechar la presencia de una hiperventilación nocturna. La miocardiopatía se asocia excepcionalmente a la MC, pero debe seguirse estrechamente cuando existen mutaciones en determinados genes como TTN y MYH71,4. En cualquiera de los subtipos se recomienda llevar a cabo controles cardiológicos periódicos, que incluirán tanto ecocardiograma como electrocardiograma.
Desde el punto de vista ortopédico debe ofrecerse una atención individualizada que incluya tratamientos conservadores o quirúrgicos de las retracciones articulares y de la escoliosis. La fisioterapia para mantener una adecuada función articular es útil, así como un ejercicio aeróbico regular. Existe un riesgo aumentado en estos pacientes de osteoporosis y fracturas, por lo que se recomienda un control de la densidad ósea y valoración de la indicación de suplementos de calcio y vitamina D1.
Diferentes estudios han demostrado la afectación de la unión neuromuscular en algunos pacientes con MC. Existen comunicaciones de casos con buena respuesta a los anticolinestarásicos y al salbutamol. No debemos olvidar la importancia de ofrecer métodos de comunicación aumentativo, terapia ocupacional y logopedia desde las primeras etapas. De la misma forma, el apoyo psicológico al paciente y su familia es necesario y de utilidad para ayudar a integrar los diferentes aspectos vinculados con la asimilación del diagnóstico, la reformulación de expectativas familiares y dar ideas sobre cómo explicarle al niño su enfermedad, sus capacidades y limitaciones de manera que se facilite un buen afrontamiento y adaptación a la discapacidad física tanto en el entorno familiar como escolar16. Es importante hacer un seguimiento sistemático de estos pacientes para poder medir la progresión de la enfermedad para identificar de forma precoz complicaciones o evitarlas.
Recientemente se han publicado resultados positivos de la terapia génica en modelos animales de miopatía miotubular, lo que ha sentado las bases para el desarrollo de ensayos en pacientes19. AUDENTES therapeutics es el laboratorio que esta desarrollando diferentes estudios y ensayos clínicos para los pacientes con este tipo de miopatía. ASPIRO fase 1/2 es un ensayo clínico que está en curso para evaluar la seguridad y la eficacia preliminar. Los sujetos pacientes reciben una dosis única de AT132 y son seguidos por seguridad y eficacia durante 5 años (NCT03199469). Un análisis interino presentado en el Congreso de la World Muscle Society en 2018 mostró un aumento en la fuerza de las extremidades y del tronco, mejoría de la movilidad global, recuperación de capacidades motoras previamente perdidas, ganancia de autonomía, mejor capacidad de comunicación y recuperación de la capacidad respiratoria permitiendo en algunos casos retirar o disminuir el numero de horas dependientes del apoyo de ventilación invasiva. El desarrollo de estudios de revisión clínica y cuidados médicos de pacientes con Miopatía miotubular realizado a través del estudio RECENSUS ha permitido actualizar esta información y proporcionar las bases para la valoración de medidas de seguimiento y eficacia de los futuros ensayos clínicos. El estudio INCEPTUS en el que se realiza la valoración prospectiva y estandarizada de la historia natural de un grupo seleccionado de pacientes, sentará las bases para una mejor interpretación de los resultados de los ensayos clínicos.
A la espera de la llegada de estos tratamientos, tiene una enorme importancia ofrecer a los pacientes un seguimiento multidisciplinario óptimo para potenciar su calidad de vida, evitar complicaciones y facilitar la integración. El desarrollo de registros de pacientes integrados a los registros internacionales ya existentes y participar en estudios para conocer mejor la historia natural en colaboración con otros centros de referencia a nivel nacional e internacional son las prioridades en estos momentos y en este sentido la colaboración entre diferentes instituciones publicas y privadas, médicos, especialistas y asociaciones de familias es clave para acceder a futuros ensayos y terapias.
Estamos viviendo un momento muy estimulante en relación al desarrollo de la terapia génica para este grupo de pacientes que ofrece una gran esperanza para familia y pacientes. Múltiples retos se presentan en el camino y debemos aprender a manejar conjuntamente con las familias las expectativas ante los nuevos tratamientos y sus resultados.

Andrés Nascimento
Unidad de Enfermedades Neuromusculares, Hospital Sant Joan de Déu, BarcelonaReferencias
- Gonorazky HD, Bönnemann CG, Dowling JJ. The genetics of congenital myopathies. Handb Clin Neurol 2018; 148:549-64.
- Vita G, Vita GL, Musumeci O, Rodolico C, Messina S. Genetic neuromuscular disorders: living the era of a therapeutic revolution. Part 2: diseases of motorneuron and skeletal muscle. Neurol Sci 2019; 40:671-81.
- Gonorazky HD, Dowling JJ, Volpatti JR, Vajsar J. Signs and symptoms in congenital myopathies. Semin Pediatr Neurol 2019; 29:3-11.
- Schorling DC, Kirschner J, Bönnemann CG. Congenital muscular dystrophies and myopathies: an overview and update. Neuropediatrics 2017; 48:247-61.
- Annoussamy M, Lilien C, Gidaro T, et al. X-linked myotubular myopathy: A prospective international natural history study. Neurology 2019; 92:e1852- 67.
- Fox MD, Carson VJ, Feng HZ, et al. TNNT1 nemaline myopathy: natural history and therapeutic frontier. Hum Mol Genet 2018; 27:3272-82.
- Beggs AH, Byrne BJ, De Chastonay S, et al. A multicenter, retrospective medical record review of X-linked myotubular myopathy: The recensus study. Muscle Nerve 2018; 57:550-60.
- Amburgey K, Tsuchiya E, de Chastonay S, et al. A natural history study of X-linked myotubular myopathy. Neurology 2017; 89:1355-64.
- Colombo I, Scoto M, Manzur AY, et al. Congenital myopathies: Natural history of a large pediatric cohort. Neurology 2015; 84:28-35.
- Carlier RY, Quijano-Roy S. Myoimaging in congenital myopathies. Semin Pediatr Neurol 2019; 29:30-43.
- North KN, Wang CH, Clarke N, et al. Approach to the diagnosis of congenital myopathies. Neuromuscul Disord 2014; 24:97-116.
- Phadke R. Myopathology of congenital myopathies: bridging the old and the new. Semin Pediatr Neurol 2019; 29:55-70.
- Pelin K, Wallgren-Pettersson C. Update on the genetics of congenital myopathies. Semin Pediatr Neurol 2019; 29:12-22.
- Radke J, Stenzel W, Goebel HH. Recently identified congenital myopathies. Semin Pediatr Neurol 2019; 29:83-90.
- Jungbluth H, Muntoni F. Therapeutic aspects in congenital myopathies. Semin Pediatr Neurol 2019; 29:71-82.
- Wang CH, Dowling JJ, North K, et al. Consensus statement on standard of care for congenital myopathies. J Child Neurol 2012; 27:363-82.
- Illingworth MA, Main M, Pitt M, et al. RYR1-related congenital myopathy with fatigable weakness, responding to pyridostigimine. Neuromuscul Disord 2014; 24:707-12
- Rodríguez Cruz PM, Sewry C, Beeson D, et al. Congenital myopathies with secondary neuromuscular transmission defects; a case report and review of the literature. Neuromuscul Disord 2014; 24:1103-10
- Elverman M, Goddard MA, Mack D, et al. Long-term effects of systemic gene therapy in a canine model of myotubular myopathy. Muscle Nerve 2017; 56:943-53.
- Kuntz N, Shieh P, Smith B, et al. ASPIRO phase 1/2 gene therapy trial in X-linked myotubular myopathy: preliminary safety and efficacy findings. Neuromuscular Disord 2018; 28 (Suppl 2):S91.
Imágenes representativas de los 4 subtipos histopatológicos clásicos
- Miopatía nemalínica
- Miopatía centronuclear
- Miopatía central-core
- Miopatía con desproporción congénita de fibras.
- MN: miopatía nemalínica
- MCN: miopatía centronuclear;
- MCC: miopatía central-core
- MDCF: miopatía con desproporción congénita de fibras
- AR: autosómico recesivo
- AD: autosómico dominante
- XR: herencia ligada al cromosoma X



